Progesteron w ciąży to jeden z tych tematów, które budzą dużo niepokoju, bo łączą wyniki badań, plamienie, wcześniejsze poronienia i pytanie, czy można jeszcze coś zrobić. Ten hormon rzeczywiście ma znaczenie dla utrzymania ciąży, ale nie każda przyszła mama potrzebuje leczenia, a sam wynik z laboratorium nigdy nie mówi wszystkiego. W tym tekście znajdziesz praktyczne wyjaśnienie, kiedy ma sens wsparcie hormonalne, jak wygląda diagnostyka i na co zwrócić uwagę przed wizytą u ginekologa.
Najważniejsze informacje o roli tego hormonu i o tym, kiedy warto go omawiać z lekarzem
- Hormon podtrzymuje wczesną ciążę, ale nie jest automatycznym lekiem dla każdej ciężarnej.
- Najmocniejsze wskazania do leczenia dotyczą konkretnych sytuacji, zwłaszcza krwawienia we wczesnej ciąży po wcześniejszym poronieniu.
- Sam pojedynczy wynik nie wystarcza, bo decyzję opiera się też na USG, beta-hCG i objawach.
- Nie każdy preparat działa tak samo, dlatego liczy się postać leku, dawka i droga podania.
- Przy bólu, omdleniu lub nasilającym się krwawieniu potrzebna jest szybka ocena lekarska, zanim zacznie się leczenie.
Jak działa ten hormon i dlaczego na początku ciąży ma znaczenie
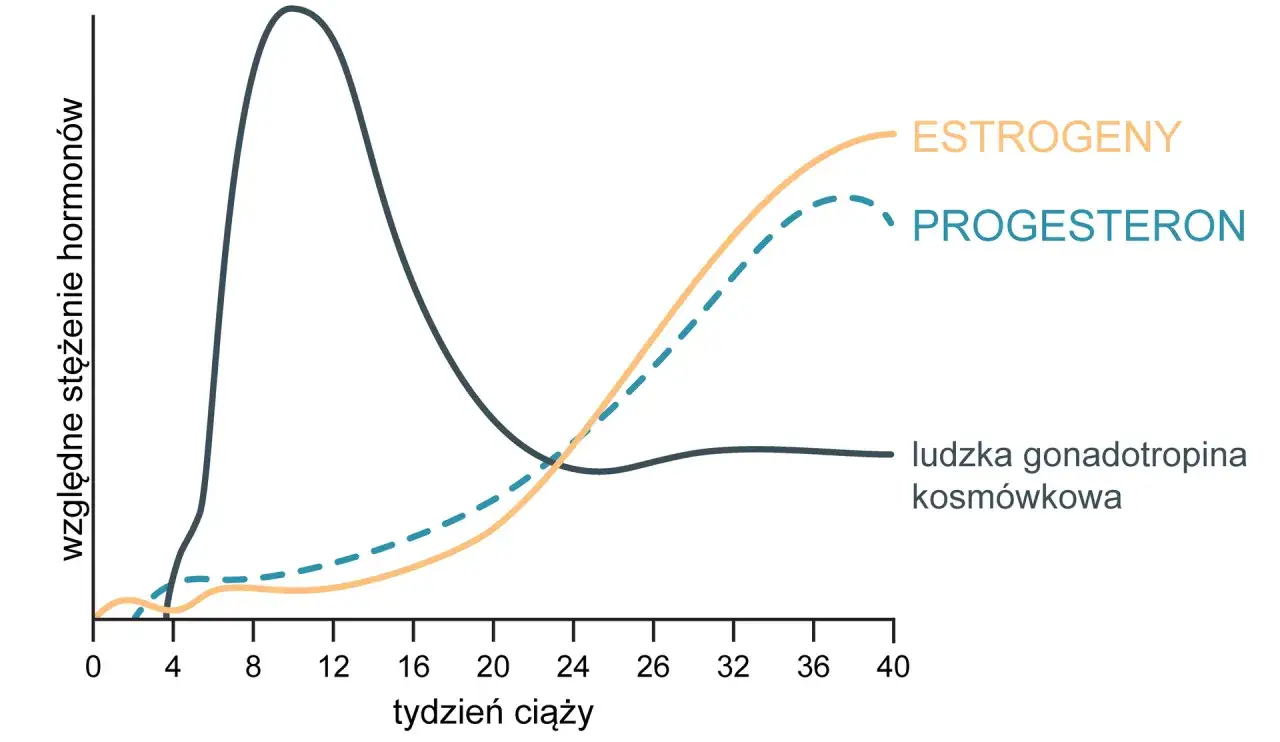
Na samym początku ciążę podtrzymuje ciałko żółte, czyli struktura w jajniku powstająca po owulacji. Później, mniej więcej między 14. a 18. tygodniem, produkcję przejmuje łożysko. To ważne, bo właśnie wtedy hormon przestaje być tylko „dodatkiem”, a staje się elementem stabilizującym warunki dla rozwijającej się ciąży.
W praktyce działa to bardzo przyziemnie: pomaga utrzymać błonę śluzową macicy, zmniejsza jej pobudliwość i przygotowuje organizm do tego, by ciąża nie była traktowana jak coś do odrzucenia. U części kobiet wysoki poziom hormonu i preparaty z progesteronem dają też typowe dolegliwości, takie jak senność, wzdęcia, zaparcia czy tkliwość piersi. To nie musi oznaczać problemu, ale bywa uciążliwe.
Kiedy lekarz rozważa leczenie progesteronem
Najwięcej nieporozumień bierze się stąd, że ten hormon bywa stosowany w kilku różnych sytuacjach, które z zewnątrz wyglądają podobnie. Tymczasem co innego oznacza plamienie po wcześniejszym poronieniu, co innego wsparcie po IVF, a jeszcze co innego profilaktyka porodu przedwczesnego przy skróconej szyjce.
Najlepiej udokumentowany scenariusz to krwawienie we wczesnej ciąży u kobiety, która wcześniej poroniła. W takich sytuacjach w zaleceniach pojawia się mikronizowany progesteron dopochwowy w dawce 400 mg dwa razy dziennie, po potwierdzeniu ciąży wewnątrzmacicznej w USG. To ważny detal, bo nie chodzi o „jakikolwiek” preparat, tylko o konkretny schemat i konkretną grupę pacjentek.
| Sytuacja | Co to zwykle oznacza | Na co zwraca uwagę ginekolog |
|---|---|---|
| Krwawienie we wczesnej ciąży i wcześniejsze poronienie | To jedna z sytuacji, w których leczenie może mieć sens. | Po USG lekarz może rozważyć dopochwowy progesteron; w zaleceniach NICE pojawia się schemat 400 mg 2 razy dziennie. |
| Krwawienie we wczesnej ciąży bez wcześniejszego poronienia | Korzyść z leczenia nie jest dobrze potwierdzona. | Najpierw liczy się ocena ciąży, obserwacja i kontrola objawów. |
| Nawracające poronienia bez aktualnego krwawienia | Sam progesteron nie jest tu uniwersalną odpowiedzią. | Szukana jest przyczyna problemu, a nie tylko leczenie objawu. |
| IVF lub inne leczenie niepłodności | Hormon często stanowi element wsparcia lutealnego. | Dawka i czas trwania zależą od protokołu kliniki. |
| Krótka szyjka macicy i ryzyko porodu przedwczesnego | To osobny scenariusz, niezwiązany z samym plamieniem. | Decyduje długość szyjki w USG i historia położnicza. |
| Podejrzenie ciąży pozamacicznej lub nieustalona lokalizacja ciąży | Najpierw trzeba postawić diagnozę, a nie zaczynać leczenie na własną rękę. | Progesteron nie zastępuje diagnostyki i nie rozwiązuje tego problemu. |
Wniosek jest prosty: korzyść widać w wybranych grupach pacjentek, a nie u każdej ciężarnej. Dlatego decyzja opiera się na objawach, USG i wywiadzie, a nie na samym lęku przed poronieniem.
Co oznacza niski wynik i dlaczego sam test nie wystarcza
Jeśli plamienie albo niejednoznaczny wynik wywołały głównie strach, to normalne. W takiej sytuacji najbardziej pomaga spokojny plan: ocena objawów, USG i beta-hCG, a dopiero potem decyzja o leczeniu. Jednorazowy wynik bywa tylko jednym elementem układanki.
Zakresy referencyjne zależą od tygodnia ciąży i metody laboratorium, więc nie warto porównywać własnego wyniku z przypadkową tabelką z internetu. W praktyce lekarz patrzy raczej na całość: czy ciąża jest widoczna w macicy, czy widać czynność serca, jak zachowuje się beta-hCG w czasie oraz czy pojawiają się ból i krwawienie.
- Beta-hCG w serii pokazuje, czy ciąża rozwija się zgodnie z oczekiwaniami.
- USG odpowiada na kluczowe pytanie o lokalizację ciąży.
- Objawy mają znaczenie, zwłaszcza krwawienie, ból i omdlenie.
- Historia położnicza zmienia ocenę ryzyka, nawet jeśli aktualnie dolegliwości są niewielkie.
W ciąży o nieustalonej lokalizacji nie powinno się używać samego progesteronu w surowicy jako dodatku do rozróżnienia ciąży prawidłowej i pozamacicznej. To ważne, bo niskiego wyniku nie interpretuje się w oderwaniu od obrazu klinicznego. Niekiedy niski poziom jest raczej sygnałem, że ciąża nie rozwija się prawidłowo, niż samodzielną odpowiedzią na pytanie, dlaczego tak się dzieje.
Jak wygląda leczenie i dlaczego preparaty nie są zamienne
W Polsce można spotkać postać dopochwową, doustną, podjęzykową oraz iniekcyjną, ale nie są one automatycznie zamienne. Dla jednej pacjentki wygodniejsza będzie forma dopochwowa, dla innej potrzebna okaże się inna postać ze względu na tolerancję, współistniejące choroby albo konkretny protokół leczenia.
Przeczytaj również: Jakie badania ginekologiczne na NFZ są dostępne bezpłatnie i jak je uzyskać?
Naturalny hormon i syntetyczne odpowiedniki
Pacjentki często mówią skrótowo o „progesteronie”, choć w dokumentacji mogą pojawić się też progestageny o podobnym działaniu. To ma znaczenie, bo dowody naukowe i zalecenia dotyczą konkretnej substancji, drogi podania i dawki. W leczeniu krwawienia we wczesnej ciąży najlepiej udokumentowany jest mikronizowany progesteron dopochwowy, a nie każdy preparat dostępny na rynku ma tak samo mocne dane.
W praktyce dopochwowe preparaty są często wybierane dlatego, że działają bezpośrednio w miejscu, które ma znaczenie dla ciąży, i zwykle są lepiej tolerowane pod względem ogólnym. To nie znaczy, że są zawsze najlepsze dla każdej osoby. Jeśli masz dyskomfort, trudność z aplikacją albo lekarz widzi inne wskazanie, może wybrać inną postać.
| Postać leku | Kiedy bywa wybierana | Co warto wiedzieć |
|---|---|---|
| Dopochwowa | Najczęściej wczesna ciąża, IVF, czasem profilaktyka przy krótkiej szyjce. | Wymaga regularności, ale zwykle daje mniej działań ogólnych. |
| Doustna lub podjęzykowa | Gdy lekarz uzna to za sensowne albo gdy forma dopochwowa jest źle tolerowana. | Może częściej dawać senność, zawroty głowy lub uczucie zmęczenia. |
| Iniekcyjna | W wybranych protokołach leczenia i wtedy, gdy inne drogi podania nie są możliwe. | Jest bardziej inwazyjna i nie powinna być zmieniana bez konsultacji. |
- senność, zmęczenie lub zawroty głowy, zwłaszcza po niektórych postaciach doustnych;
- wzdęcia, uczucie pełności, zaparcia i tkliwość piersi;
- dyskomfort przy postaciach dopochwowych;
- ostrożność przy chorobach wątroby, zakrzepicy, padaczce i cukrzycy;
- nieodstawianie leku samodzielnie tylko dlatego, że plamienie się uspokoiło.
Jeśli po leku robi Ci się sennie, nie prowadź samochodu. A jeśli masz już obciążający wywiad zakrzepowy, chorobę wątroby albo inne istotne choroby przewlekłe, powiedz o tym przed rozpoczęciem terapii, bo to może zmienić wybór preparatu albo sposób kontroli.
Kiedy potrzebna jest szybka konsultacja
Nie każda plamka krwi oznacza coś złego, ale są objawy, których nie warto przeczekać. To szczególnie ważne przed rozpoczęciem leczenia, bo najpierw trzeba wykluczyć sytuacje wymagające pilnej diagnostyki.
- krwawienie nasila się albo trwa dłużej niż kilka dni;
- pojawił się ból podbrzusza, zwłaszcza jednostronny;
- masz zawroty głowy, omdlenie albo uczucie, że zaraz zemdlejesz;
- ból promieniuje do barku lub towarzyszy mu wyraźne osłabienie;
- masz gorączkę, silne złe samopoczucie albo bardzo obfite krwawienie.
Takie objawy mogą pasować m.in. do ciąży pozamacicznej lub poronienia i wymagają oceny lekarskiej, nie kolejnego dnia na forum internetowym. Jeśli coś brzmi niepokojąco, kontakt z ginekologiem albo izbą przyjęć ma większy sens niż samodzielne zgadywanie.
Co warto ustalić z ginekologiem przed rozpoczęciem terapii
Najbardziej praktyczne wizyty to te, po których pacjentka wychodzi z jasnym planem. Pomaga w tym kilka konkretnych pytań:
- Jaki jest cel leczenia w mojej sytuacji: wsparcie wczesnej ciąży, krwawienie, IVF czy profilaktyka porodu przedwczesnego?
- Jaką mam mieć postać leku i dlaczego właśnie tę?
- Przez jak długi czas mam go stosować i kiedy wrócić na kontrolę?
- Co mam zrobić, jeśli plamienie ustąpi, a co jeśli się nasili?
- Jakie objawy uboczne są normalne, a które wymagają kontaktu z lekarzem?
Dobrze jest też powiedzieć o wszystkim, co może mieć znaczenie: wcześniejsze poronienia, ciąża po IVF, choroby wątroby, zakrzepica, padaczka, cukrzyca, migreny i wszystkie leki, które już bierzesz. Nie trzeba pamiętać wszystkiego z głowy. Wystarczy spisać datę ostatniej miesiączki, wynik USG, liczbę wcześniejszych ciąż i listę leków, żeby w gabinecie nie gubić ważnych szczegółów.
Najrozsądniejsze podejście jest zwykle proste: nie sam wynik, tylko cały obraz kliniczny. Jeśli lekarz proponuje leczenie, poproś o jasny cel, czas terapii i kryteria kontroli, bo to właśnie one robią największą różnicę. W dobrze dobranej sytuacji ten hormon jest narzędziem wsparcia, a nie magicznym zabezpieczeniem na wszystko.